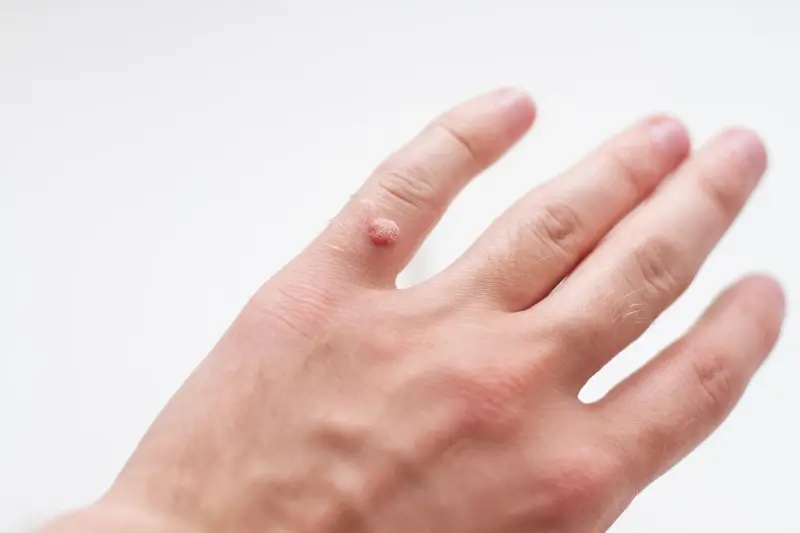
Od czego się robią kurzajki?
Kurzajki, znane również jako brodawki, to powszechnie występujące zmiany skórne, które mogą pojawić się na różnych częściach ciała. Ich obecność często wywołuje niepokój i chęć pozbycia się ich. Zrozumienie przyczyn powstawania kurzajek jest kluczowe do zapobiegania ich rozwojowi oraz skutecznego leczenia. Głównym winowajcą w większości przypadków jest wirus brodawczaka ludzkiego, czyli HPV (Human Papillomavirus). Ten wszechobecny wirus potrafi przetrwać w środowisku zewnętrznym i przenosić się drogą kontaktową.
Wirus HPV jest niezwykle zróżnicowany, istnieje bowiem ponad sto jego typów, a każdy z nich może wywoływać różne rodzaje brodawek. Niektóre typy wirusa preferują skórę dłoni i stóp, prowadząc do powstania brodawek zwykłych i podeszwowych. Inne zaś mogą lokalizować się w okolicach narządów płciowych, wywołując kurzajki weneryczne. Ważne jest, aby pamiętać, że nie każdy kontakt z wirusem HPV skutkuje pojawieniem się kurzajki. Układ odpornościowy zdrowego człowieka zazwyczaj potrafi skutecznie zwalczyć infekcję wirusową, zanim ta zdąży rozwinąć się w widoczną zmianę skórną. Jednak osłabiona odporność, spowodowana stresem, chorobą, niedoborami żywieniowymi lub przyjmowaniem leków immunosupresyjnych, może ułatwić wirusowi namnożenie się i wywołanie kurzajki.
Rozpoznanie kurzajki zazwyczaj nie stanowi dużego problemu. Najczęściej przyjmują one postać twardych, szorstkich grudek o nierówn ych powierzchniach, które mogą być cieliste, białawe, różowe, a czasem nawet ciemniejsze. Mogą występować pojedynczo lub w skupiskach, tworząc tzw. „mozaiki”. Brodawki na dłoniach i palcach często przypominają kalafior, podczas gdy te na stopach, czyli kurzajki podeszwowe, mogą być bolesne, ponieważ nacisk podczas chodzenia wciska je do wewnątrz tkanki. Czasami można zaobserwować drobne czarne punkciki na powierzchni kurzajki – są to zakrzepłe naczynia krwionośne, które dostarczają wirusowi pożywienia. Lokalizacja i wygląd kurzajki są ważnymi wskazówkami diagnostycznymi, choć w przypadku wątpliwości zawsze warto skonsultować się z lekarzem dermatologiem.
Główne przyczyny powstawania kurzajek na skórze
Podstawową i najczęstszą przyczyną powstawania kurzajek jest infekcja wirusem brodawczaka ludzkiego (HPV). Wirus ten jest powszechnie obecny w naszym otoczeniu i może przetrwać na różnych powierzchniach, takich jak podłogi w miejscach publicznych (baseny, siłownie, szatnie), ręczniki, a nawet na skórze innych osób. Do zakażenia dochodzi najczęściej poprzez bezpośredni kontakt ze skórą osoby zainfekowanej lub przez kontakt z zanieczyszczonymi przedmiotami. Wirus wnika do organizmu przez drobne skaleczenia, otarcia lub pęknięcia naskórka, które stanowią dla niego łatwe „drzwi wejściowe”.
Istotnym czynnikiem sprzyjającym rozwojowi kurzajek jest obniżona odporność organizmu. Kiedy nasz układ immunologiczny jest osłabiony, ma trudności z efektywnym zwalczaniem wirusów, w tym HPV. Do czynników osłabiających odporność zaliczamy między innymi przewlekły stres, niedostateczną ilość snu, niezdrową dietę ubogą w witaminy i minerały, a także choroby przewlekłe. Osoby cierpiące na choroby autoimmunologiczne lub przyjmujące leki immunosupresyjne (np. po przeszczepach) są bardziej narażone na rozwój brodawek.
Wilgotne i ciepłe środowisko sprzyja namnażaniu się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, łaźnie czy ogólnodostępne prysznice są potencjalnym rezerwuarem wirusa. W takich miejscach zaleca się noszenie obuwia ochronnego, aby zminimalizować ryzyko zakażenia. Warto również pamiętać o higienie osobistej – regularne mycie rąk po kontakcie z powierzchniami publicznymi może znacząco zmniejszyć ryzyko przeniesienia wirusa. Należy unikać wspólnego korzystania z ręczników, obuwia czy przyborów higienicznych z osobami, u których stwierdzono kurzajki.
Zakażenie wirusem HPV nie zawsze musi objawiać się natychmiast. Okres inkubacji, czyli czas od momentu zakażenia do pojawienia się pierwszych objawów w postaci kurzajek, może trwać od kilku tygodni do nawet kilku miesięcy. Co więcej, nawet po wyleczeniu kurzajki istnieje ryzyko nawrotu infekcji, jeśli wirus pozostaje uśpiony w organizmie lub dojdzie do ponownego zakażenia. Sam fakt pojawienia się kurzajki nie świadczy o braku higieny, jest to po prostu infekcja wirusowa, która może dotknąć każdego.
Rodzaje kurzajek i ich specyficzne objawy
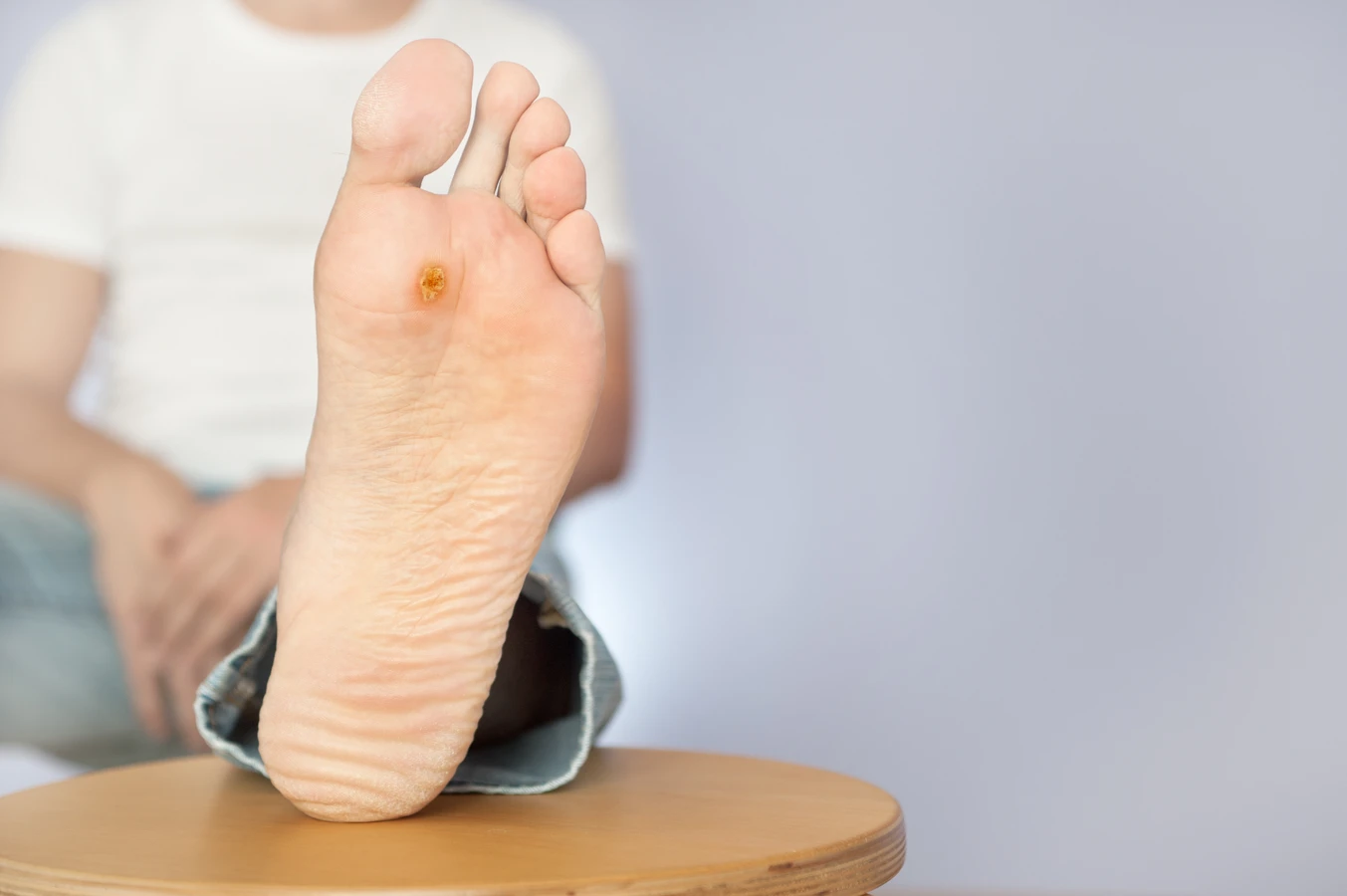
Szczególnym rodzajem są brodawki podeszwowe, które rozwijają się na podeszwach stóp. Ze względu na nacisk podczas chodzenia, często wnikają głęboko w skórę, co może powodować znaczny dyskomfort i ból przy staniu lub chodzeniu. Zewnętrznie mogą być trudniejsze do odróżnienia od odcisków, jednak charakterystyczne dla nich są drobne czarne punkciki – zakrzepłe naczynia krwionośne – oraz brak typowych linii papilarnych na ich powierzchni. Zwykle są one nieco jaśniejsze od otaczającej skóry i mają zrogowaciałą, twardą powierzchnię.
Brodawki płaskie stanowią kolejną kategorię, która odróżnia się od brodawek zwykłych. Zazwyczaj pojawiają się na twarzy, grzbietach dłoni i przedramionach. Są płaskie, gładkie w dotyku i często mają żółtawy lub brązowawy odcień. Mogą występować w większej liczbie i tworzyć skupiska, często w linii zadrapania lub innego urazu skóry. Ze względu na lokalizację na twarzy, mogą stanowić znaczny problem estetyczny.
Warto również wspomnieć o brodawkach nitkowatych, które charakteryzują się podłużnym, nitkowatym kształtem i często pojawiają się na szyi, powiekach lub w okolicach pach i pachwin. Są one zazwyczaj miękkie i cieliste. Brodawki płciowe, czyli kłykciny kończyste, są chorobą przenoszoną drogą płciową i wymagają odrębnego podejścia diagnostycznego i terapeutycznego, często z udziałem lekarza specjalisty. Ich wygląd może być zróżnicowany, od małych grudek po większe, kalafiorowate narośle.
- Brodawki zwykłe: szorstkie, kalafiorowate, na dłoniach i palcach.
- Brodawki podeszwowe: bolesne, wnikające w skórę stóp, z widocznymi czarnymi punkcikami.
- Brodawki płaskie: płaskie, gładkie, na twarzy i dłoniach, często żółtawe lub brązowate.
- Brodawki nitkowate: podłużne, nitkowate, na szyi i w okolicach intymnych.
- Brodawki płciowe (kłykciny kończyste): wymagają konsultacji lekarskiej, zróżnicowany wygląd.
Jak dochodzi do zarażenia kurzajkami od innych osób
Drogi przenoszenia się wirusa HPV, odpowiedzialnego za powstawanie kurzajek, są liczne i często związane z codziennymi aktywnościami. Najczęściej do zarażenia dochodzi poprzez bezpośredni kontakt skóra do skóry z osobą, która ma aktywne zmiany wirusowe. Dotyczy to zarówno przypadkowego dotknięcia kurzajki, jak i sytuacji, gdy wirus znajduje się na skórze, która wydaje się zdrowa, ale jest nosicielem patogenu. Dzieci, ze względu na częstsze zabawy w bezpośrednim kontakcie i możliwość przenoszenia przedmiotów z ust do ust lub z rąk do ust, są szczególnie podatne na rozprzestrzenianie się wirusa.
Bardzo częstym źródłem zakażenia są miejsca publiczne o zwiększonej wilgotności i cieple, takie jak baseny, sauny, siłownie, szatnie czy ogólnodostępne prysznice. Wirus HPV doskonale czuje się w takich warunkach i może przetrwać na mokrych powierzchniach, takich jak podłogi, maty czy sprzęt do ćwiczeń. Dotknięcie takiej zakażonej powierzchni, a następnie przetarcie oczka lub skaleczenia na skórze, może doprowadzić do infekcji. Dlatego też noszenie obuwia ochronnego w takich miejscach jest kluczowe dla zapobiegania zakażeniu. Nawet wspólne korzystanie z ręczników czy innych przedmiotów osobistych z osobą zainfekowaną stanowi ryzyko.
Poza bezpośrednim kontaktem, wirus może być przenoszony również pośrednio, poprzez przedmioty codziennego użytku, które miały kontakt z kurzajką lub skórą osoby zakażonej. Dotyczy to na przykład narzędzi do manicure i pedicure, golarek, a nawet ubrań czy pościeli, jeśli miały kontakt z sączącą się zmianą. Warto podkreślić, że wirus HPV jest bardzo odporny i może przetrwać poza organizmem człowieka przez pewien czas, co zwiększa ryzyko zakażenia pośredniego. Dotyczy to także sytuacji, gdy ktoś na przykład użyje tej samej pumeksu do ścierania kurzajki na stopie, a następnie do pielęgnacji innej osoby.
Istotnym czynnikiem wpływającym na możliwość zarażenia jest stan naszej skóry. Nawet niewielkie uszkodzenia naskórka, takie jak skaleczenia, otarcia, pęknięcia czy nawet suchość skóry, stanowią otwartą furtkę dla wirusa. Wirus HPV wykorzystuje te drobne „ranne” miejsca do wniknięcia w głąb skóry i rozpoczęcia infekcji. Dlatego też dbanie o kondycję skóry, unikanie jej uszkadzania oraz szybkie opatrywanie nawet drobnych ran jest ważnym elementem profilaktyki. Osoby o osłabionej odporności, na przykład z powodu chorób przewlekłych, stresu czy terapii farmakologicznych, są bardziej podatne na zakażenie i rozwój kurzajek.
Czynniki zwiększające ryzyko powstawania kurzajek
Poza samym kontaktem z wirusem HPV, istnieje szereg czynników, które mogą znacząco zwiększyć prawdopodobieństwo rozwoju kurzajek. Jednym z najważniejszych jest wspomniana już wcześniej obniżona odporność organizmu. Kiedy układ immunologiczny jest osłabiony, jego zdolność do zwalczania infekcji wirusowych, w tym HPV, maleje. Przyczyny osłabienia odporności są różnorodne i obejmują przewlekły stres, niedobory snu, nieodpowiednią dietę bogatą w przetworzoną żywność i ubogą w witaminy oraz minerały, a także choroby przewlekłe, takie jak cukrzyca czy choroby autoimmunologiczne. Osoby przyjmujące leki immunosupresyjne, na przykład po przeszczepach narządów, są również w grupie podwyższonego ryzyka.
Wilgotne i ciepłe środowisko stanowi idealne warunki do przetrwania i namnażania się wirusa HPV. Dlatego też miejsca takie jak baseny, sauny, siłownie, a także ogólnodostępne prysznice czy szatnie są potencjalnym rezerwuarem wirusa. W takich miejscach zaleca się stosowanie obuwia ochronnego, aby zminimalizować kontakt stóp z zakażonymi powierzchniami. Noszenie nieprzewiewnego obuwia, które sprzyja nadmiernemu poceniu się stóp, również może zwiększać ryzyko rozwoju kurzajek podeszwowych, ponieważ wilgotna skóra jest bardziej podatna na infekcję.
Uszkodzenia skóry, nawet te najmniejsze, stanowią bramę dla wirusa HPV. Drobne skaleczenia, otarcia, pęknięcia naskórka, suchość skóry, czy problemy takie jak egzema lub łuszczyca, ułatwiają wirusowi wniknięcie w głąb tkanki. Dlatego też ważne jest, aby dbać o kondycję skóry, unikać jej uszkadzania i szybko opatrywać wszelkie rany. Szczególnie narażone są dłonie, które mają częsty kontakt z różnymi powierzchniami i są bardziej podatne na drobne urazy, a także stopy, które mogą ulegać pęknięciom w wyniku suchości lub noszenia niewłaściwego obuwia.
Wiek również odgrywa pewną rolę. Chociaż kurzajki mogą pojawić się w każdym wieku, dzieci i młodzież są często bardziej narażone, głównie ze względu na ich aktywność społeczną, częstsze drobne urazy skóry oraz często jeszcze nie w pełni wykształcony układ odpornościowy. Jednakże, osoby starsze, u których układ odpornościowy może być naturalnie osłabiony lub przyjmujące leki wpływające na jego funkcjonowanie, również mogą być bardziej podatne na rozwój brodawek. Należy również wspomnieć o tendencji do samoinokulacji, czyli przenoszenia wirusa z jednego miejsca na ciele na inne, na przykład poprzez drapanie lub dotykanie istniejącej kurzajki, a następnie dotykanie innej części ciała.
- Osłabiona odporność organizmu.
- Częste korzystanie z miejsc publicznych o dużej wilgotności.
- Niewłaściwe obuwie sprzyjające poceniu się stóp.
- Drobne uszkodzenia naskórka, otarcia i skaleczenia.
- Choroby skóry, takie jak egzema czy łuszczyca.
- Wiek, szczególnie dzieci i osoby starsze.
- Tendencja do samoinokulacji wirusa.
Gdy kurzajki pojawią się u dziecka co robić
Obserwacja pojawienia się kurzajek u dziecka może być źródłem niepokoju dla rodziców. Ważne jest, aby zachować spokój i podejść do problemu metodycznie. Przede wszystkim należy upewnić się, że zmiany na skórze dziecka to rzeczywiście kurzajki. Chociaż zazwyczaj są one charakterystyczne, w przypadku wątpliwości lub gdy zmiany są nietypowe, warto skonsultować się z lekarzem pediatrą lub dermatologiem. Specjalista będzie w stanie postawić prawidłową diagnozę i wykluczyć inne, potencjalnie poważniejsze schorzenia.
Po potwierdzeniu, że są to kurzajki, kluczowe jest zapobieganie ich dalszemu rozprzestrzenianiu się na ciele dziecka oraz na inne osoby w rodzinie. Należy edukować dziecko w zakresie higieny – unikania drapania i gryzienia kurzajek, a także regularnego mycia rąk, zwłaszcza po kontakcie z kurzajkami. W miejscach publicznych, takich jak baseny czy siłownie, dziecko powinno nosić klapki. Ważne jest również, aby dziecko nie dzieliło się ręcznikami, ubraniami czy obuwiem z innymi osobami, zwłaszcza jeśli ma widoczne kurzajki.
Istnieje wiele domowych sposobów i preparatów dostępnych bez recepty, które mogą być stosowane w leczeniu kurzajek u dzieci. Należą do nich preparaty zawierające kwas salicylowy lub kwas mlekowy, które pomagają w stopniowym usuwaniu zrogowaciałej tkanki kurzajki. Dostępne są również specjalne plastry czy płyny zamrażające (na bazie ciekłego azotu, choć w łagodniejszej formie niż stosowane przez lekarzy). Przed zastosowaniem jakiegokolwiek preparatu, należy dokładnie zapoznać się z instrukcją i upewnić się, że jest on przeznaczony dla dzieci w danym wieku. Warto również zabezpieczyć zdrową skórę wokół kurzajki wazeliną, aby uniknąć jej podrażnienia.
W niektórych przypadkach, zwłaszcza gdy kurzajki są liczne, bolesne, trudno dostępne lub nie reagują na leczenie domowe, konieczna może być interwencja lekarska. Dermatolog może zaproponować bardziej zaawansowane metody leczenia, takie jak profesjonalne zamrażanie kurzajek ciekłym azotem, elektrokoagulacja (wypalanie) lub aplikacja silniejszych preparatów chemicznych. W skrajnych przypadkach może być konieczne chirurgiczne usunięcie kurzajki. Ważne jest, aby pamiętać, że leczenie kurzajek, zwłaszcza u dzieci, może wymagać cierpliwości i konsekwencji, a nawroty są możliwe nawet po skutecznym usunięciu zmian.
Jak można zapobiegać powstawaniu nowych kurzajek
Zapobieganie powstawaniu nowych kurzajek opiera się przede wszystkim na minimalizowaniu kontaktu z wirusem brodawczaka ludzkiego (HPV) i wzmacnianiu naturalnych mechanizmów obronnych organizmu. Podstawą jest dbanie o higienę osobistą. Regularne mycie rąk, zwłaszcza po powrocie do domu, po skorzystaniu z toalety publicznej czy po kontakcie z powierzchniami, które mogły być zanieczyszczone, znacząco redukuje ryzyko przeniesienia wirusa. Warto również pamiętać, aby nie dotykać niepotrzebnie twarzy, oczu i ust, ponieważ są to potencjalne „wrota” dla wirusa.
Szczególną ostrożność należy zachować w miejscach publicznych, takich jak baseny, sauny, siłownie, szatnie czy ogólnodostępne prysznice. W tych wilgotnych i ciepłych środowiskach wirus HPV może przetrwać na powierzchniach. Dlatego kluczowe jest noszenie obuwia ochronnego, takiego jak klapki, aby uniknąć bezpośredniego kontaktu stóp z zakażonymi podłogami. Po skorzystaniu z takich miejsc zaleca się dokładne umycie i wysuszenie stóp. Unikanie wspólnego korzystania z ręczników, obuwia czy innych przedmiotów osobistych z innymi osobami również jest ważnym elementem profilaktyki.
Wzmocnienie układu odpornościowego jest niezwykle istotne w walce z infekcjami wirusowymi, w tym z wirusem HPV. Zdrowa, zbilansowana dieta bogata w owoce, warzywa, pełnoziarniste produkty zbożowe oraz źródła białka dostarcza organizmowi niezbędnych witamin i minerałów, które wspierają prawidłowe funkcjonowanie układu immunologicznego. Regularna aktywność fizyczna, odpowiednia ilość snu i unikanie przewlekłego stresu to kolejne czynniki, które przyczyniają się do wzmocnienia naturalnych mechanizmów obronnych organizmu, utrudniając wirusowi rozwój.
Dbanie o kondycję skóry jest kolejnym ważnym elementem profilaktyki. Należy unikać jej uszkadzania poprzez zacięcia, otarcia czy nadmierne wysuszenie. Stosowanie nawilżających kremów, zwłaszcza po kontakcie z wodą lub w okresie zwiększonej suchości powietrza, może pomóc w utrzymaniu zdrowej bariery ochronnej skóry. W przypadku drobnych ran czy skaleczeń, należy je szybko oczyścić i zabezpieczyć, aby zapobiec wniknięciu wirusa. Osoby, które miały już kurzajki, powinny zachować szczególną ostrożność i stosować się do powyższych zaleceń, aby zapobiec nawrotom lub rozprzestrzenianiu się wirusa na inne części ciała.